Morbus Basedow
„Morbus“ ist lateinisch und bedeutet „Krankheit“. Carl Adolph von Basedow (1799–1854) ist der Merseburger Arzt, der die Krankheit zum ersten Mal 1840 in Deutschland beschrieben hat. Die Erkrankung trägt deshalb seinen Namen.
Basedow dokumentierte die drei klassischen Symptome, die bis heute als „Merseburger Trias“ bezeichnet werden:
- vergrößerte Schilddrüse
- schneller Pulsschlag
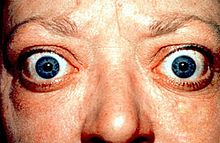
- hervortretende Augen.
In englischsprachigen Ländern wird die Erkrankung „Graves’ Disease“ genannt, nach dem irischen Arzt Robert James Graves (1797–1853), der sie unabhängig von Basedow beschrieb. Die vermutlich allererste Beschreibung der Erkrankung liegt mehr als 800 Jahre zurück, als der persische Arzt Sayyid Ismail Al-Jujani eine Verbindung zwischen der Schilddrüsenvergrößerung und dem Hervortreten der Augen fand.
Neben Morbus Basedow oder Basedow’scher Erkrankung wird die Krankheit auch als „Immunhyperthyreose“ bezeichnet. Dieser Begriff beschreibt mehr die Ursache und Folge der Erkrankung. „Immun“ weist dabei darauf hin, dass die Ursache eine Immunerkrankung ist, „Hyperthyreose“ bedeutet in der medizinischen Fachsprache „Schilddrüsenüberfunktion“.
Wie entsteht Morbus Basedow?
Die Ursachen der Basedow’schen Krankheit sind immer noch unbekannt. Fest steht jedoch, dass erbliche Faktoren eine wichtige Rolle spielen und dass negativer Stress und seelische Belastungen die Krankheit auslösen können. Auch ist nicht ausgeschlossen, dass Viren und Bakterien an der Entstehung des Morbus Basedow beteiligt sein können. Raucher sind doppelt so oft betroffen und leiden achtmal häufiger unter Augenbeschwerden als Nichtraucher.
Hormonschwankungen und Schwangerschaften scheinen die Basedow’sche Krankheit zu begünstigen. Daher sind Frauen bis zu neunmal häufiger betroffen als Männer. Phasen hormoneller Veränderungen wie die Pubertät, eine Schwangerschaft und die Wechseljahre können zu einem ersten Auftreten führen. Zu Erkrankungsbeginn sind die meisten Patienten zwischen 20 und 50 Jahre alt, etwa ein Drittel ist jünger als 35 Jahre. Prinzipiell können aber alle Altersgruppen und auch Männer erkranken.
Morbus Basedow – eine Autoimmunerkrankung
Beim Morbus Basedow handelt es sich um eine langwierige chronische Erkrankung des Immunsystems, die meist in Schüben verläuft. Die Funktion des menschlichen Immunsystems ist es, den Körper vor Krankheiten zu schützen und Eindringlinge wie Viren, Bakterien und Pilze mithilfe von Antikörpern abzuwehren. Bei einer Autoimmunerkrankung erkennt das Immunsystem die eigenen Zellen bestimmter Organe (am häufigsten der Schilddrüse) nicht mehr als eigene, sondern als fremde. Beim Morbus Basedow kommt es zu einem Einwandern von Entzündungszellen und in der Folge zur Bildung von Antikörpern gegen Rezeptoren auf der Oberfläche von Schilddrüsenzellen. Dadurch werden die Schilddrüsenzellen zu einer verstärkten Produktion von Schilddrüsenhormonen angeregt. Die Folge ist eine gleichmäßige Vergrößerung der Schilddrüse und eine Schilddrüsenüberfunktion mit ihren Krankheitserscheinungen. Ein Teil der Patienten entwickelt darüber hinaus Augenbeschwerden, wie z. B. hervortretende Augen, Sehstörungen und Kopfschmerzen. Die Erkrankung beschränkt sich also häufig nicht nur auf die Schilddrüse. Bei älteren Menschen werden die Symptome einer Funktionsstörung oft nicht mit der Schilddrüse in Verbindung gebracht. Herzbeschwerden oder Symptome, die auch typisch für die Wechseljahre sind, können in Wirklichkeit auf einer Überfunktion der Schilddrüse beruhen. Viele Beschwerden, die von einer veränderten Schilddrüse ausgelöst werden, können untypisch sein und denen von Magenbeschwerden, Gallensteinen und Rheuma ähneln. Auch Verstimmungen, Müdigkeit und Schwächeanfälle können von einem Morbus Basedow herrühren. Daher sollte bei älteren Patienten immer auch die Schilddrüse untersucht werden.
Welche Beschwerden macht der Morbus Basedow?
Patienten mit Morbus Basedow entwickeln meist eine Schilddrüsenüberfunktion (Hyperthyreose). Die Schilddrüse produziert zu viel Hormon, die Stoffwechselprozesse laufen damit auf Hochtouren. Der ganze Körper ist davon betroffen.
Häufige Symptome und Befunde bei Morbus Basedow
- Nervosität, Unruhe, Reizbarkeit
- Wärmeintoleranz, Schwitzen, feuchtwarme Haut, Haarverlust
- Herzklopfen, Herzrhythmusstörungen (v. a. Vorhofflimmern und -flattern)
- Müdigkeit, Schwäche, Schlafstörungen
- Gewichtsverlust, gesteigerter Appetit
- Durchfall
- Verstärktes Wasserlassen
- Menstruationsstörungen, sexuelle Unlust
- Gesteigerte Reflexe, Zittern
- Struma (vergrößerte Schilddrüse)
- Augensymptome (Druckgefühl, Kopfschmerzen, Sehstörungen)
- psychische Veränderungen
Bei einer Schilddrüsenüberfunktion sind zu viele Schilddrüsenhormone im Blut. Wenn dann z. B. auch noch große Mengen Jod zugeführt werden, durch jodreiche Nahrung bzw. Medikamente oder jodhaltige Röntgenkontrastmittel, kann eine lebensbedrohliche Reaktion (auch thyreotoxische Krise genannt) ausgelöst werden.
Augenbeschwerden bei Morbus Basedow
Etwa 60 % der Patienten mit Morbus Basedow leiden unter Augenbeschwerden, die unter dem Begriff „endokrine Orbitopathie“ zusammengefasst werden. „Endokrin“ bezeichnet den Zusammenhang mit der hormonbildenden Schilddrüse, „Orbitopathie“ steht für Erkrankung der Augenhöhle. Die Symptome der endokrinen Orbitopathie können sehr unterschiedlich sein, auch in ihrer Ausprägung. Hervortretende Augäpfel sind sehr häufig anzutreffen. Die Ursache: Das gestörte Immunsystem verursacht in der Augenhöhle eine entzündliche Reaktion des Binde- und Fettgewebes. Da der Platz in der knöchern begrenzten Augenhöhle beschränkt ist, führt die entzündliche Schwellung zu einem Ausweichen des Augapfels nach vorne.
Weitere Symptome sind geschwollene Augenlider, seltener Lidschlag, trockene Augen mit einer Rötung und Entzündung, Druck- und Fremdkörpergefühl, Verschwommen oder Doppeltsehen, Lichtempfindlichkeit und Kopfschmerzen. Wichtig zu wissen ist, dass die endokrine Orbitopathie der Schilddrüsenerkrankung zeitlich vorausgehen, gleichzeitig mit ihr auftreten oder ihr mit zeitlicher Verzögerung folgen kann. In seltenen Fällen findet sich eine endokrine Orbitopathie ohne fassbare Schilddrüsenerkrankung. Auch nach Behandlung der Schilddrüsenerkrankung kann es bei der Hälfte der Erkrankten innerhalb von zwei Jahren zu einer Aktivierung der Augenerkrankung kommen. Deshalb sind regelmäßige Kontrollen beim Augenarzt notwendig, selbst wenn momentan keine Beschwerden bestehen. Die endokrine Orbitopathie betrifft meist beide Augen, allerdings oft in unterschiedlich starker Ausprägung.
Darüber hinaus ist es wichtig, die Schilddrüsenstoffwechsellage gut einzustellen und regelmäßig zu überprüfen und nicht zu rauchen.
Weitere Symptome des gestörten Immunsystems
Morbus Basedow entsteht als Folge eines aus der Balance geratenen Immunsystems, das sich gegen körpereigene Organe wendet. Bei einem Teil der Patienten betrifft das nicht nur Schilddrüse und Augen, sondern auch andere Teile des Organismus. Die Bandbreite der Krankheitsbilder ist sehr groß. Falls Sie eine oder mehrere der nachfolgenden Beschwerden haben, sollte Ihr Arzt abklären, ob eine weitere Autoimmunkrankheit vorliegt. Die beim Morbus Basedow gebildeten Antikörper richten sich gegen bestimmte Strukturen auf den Schilddrüsenzellen, den TSH-Rezeptoren. Diese Rezeptoren finden sich auch in vielen anderen Geweben im Körper, z. B. im Fettgewebe, in der Haut an der Vorderseite der Unterschenkel, im Gehirn, in den Muskeln und in den Knochen. All diese Orte können von der Autoimmunreaktion betroffen sein und entzündlich reagieren.
Andere resultierende Beschwerden:
- Gelenk-, Rücken- und Muskelschmerzen
- Hautverhärtung an der Vorderseite der Unterschenkel („prätibiales Myxödem“)
- Aufgetriebene Fingerendglieder („Akropachie“)
- Verhärtung der Muskeln und Sehnen
- Schwäche, Fieber, Lymphknotenschwellungen
- Übelkeit, Magen- und Darmprobleme
- Schwellungen von Gesicht und Gliedmaßen
- Stimmungsschwankungen, Konzentrationsschwierigkeiten und Vergesslichkeit
Bei Patienten mit einer Autoimmunerkrankung können parallel auch andere Autoimmunerkrankungen vorliegen bzw. auftreten, z. B.:
- Diabetes mellitus (Zuckerkrankheit)
- Morbus Addison (eine Erkrankung, die mit einer Fehlfunktion der Nebenniere einhergeht)
- Vitiligo (sog. Weißfleckenkrankheit)
- Alopecia areata (kreisrunder Haarausfall)
Wie wird die Diagnose gestellt?
Der Arzt nimmt zunächst Ihre Krankengeschichte auf und führt eine körperliche Untersuchung durch. Neben Ihren aktuellen Beschwerden ist für die Diagnose wichtig, welche anderen Erkrankungen in der Vergangenheit vorkamen, welche Medikamente Sie einnehmen und ob es in der Familie bereits Schilddrüsenerkrankungen gibt.
Mit einer Ultraschall-Untersuchung (Sonographie) stellt der Arzt die genaue Größe der Schilddrüse fest. Auch strukturell verändertes Gewebe wird erkannt. Typisch für den Morbus Basedow ist eine echoarme (schwarze) und stark durchblutete Schilddrüse.
Die Blutuntersuchung gibt Aufschluss über die Menge der Schilddrüsenhormone sowie wichtiger Botenstoffe im Blut. Im Falle der Basedow’schen Erkrankung ist die Menge der beiden Schilddrüsenhormone Trijodthyronin und Tetrajodthyronin erhöht, das TSH erniedrigt.
Für die Diagnose eines Morbus Basedow finden sich im Blut die bereits angesprochenen Antikörper, positive TRAK (TSH-Rezeptor-Antikörper), die bei über 95 % der Patienten nachgewiesen werden können. Bei etwa 80 % der Patienten lassen sich sogenannte TPO-Antikörper nachweisen. Diese Antikörper richten sich gegen ein bestimmtes Enzym der Schilddrüse, die Schilddrüsenperoxidase (abgekürzt TPO). TPO-Antikörper sind identisch mit den früheren MAK (mikrosomale Antikörper).
Zusätzlich werden die Augen untersucht, um festzustellen, ob eine endokrine Orbitopathie vorliegt. Dies kann auch der Fall sein, wenn Sie keine spürbaren Augenbeschwerden haben. Der Augenarzt prüft Ihr Sehvermögen, die Beweglichkeit der Augenmuskeln, das Gesichtsfeld sowie den Augeninnendruck. Des Weiteren wird gemessen, ob und wie stark die Augen hervorgetreten sind, die Hornhaut und der Augenhintergrund werden kontrolliert. Liegt eine endokrine Orbitopathie vor, kann zusätzlich eine Kernspintomographie der Augenhöhlen erforderlich werden. Mit dieser bildgebenden Untersuchung können Auge und Augenhöhle mittels eines Magnetfeldes genau abgebildet werden.
Von dieser Untersuchung ausgenommen sind lediglich Menschen mit Herzschrittmacher. Auch eine Untersuchung mittels Ultraschall ist möglich.
Wie wird die Erkrankung behandelt?
Der Morbus Basedow kann nicht ursächlich behandelt werden. Die Therapien konzentrieren sich daher auf die Behandlung der Schilddrüsenüberfunktion und der Augenbeteiligung.
Die modernen Methoden ermöglichen einem Großteil der Patienten ein weitgehend beschwerdefreies Leben. In einigen wenigen Fällen kommt es zu einer spontanen Rückbildung der Erkrankung ohne therapeutische Maßnahmen. Grundsätzlich sollten Sie die Behandlung mit einer gesunden Lebensweise unterstützen. Dazu gehören eine gesunde, ausgewogene Ernährung mit viel Obst und Gemüse und ein mäßiger Genuss von Fleisch und Milchprodukten. Auf das Rauchen sollten Sie unbedingt verzichten.
Nach der Normalisierung des Schilddrüsenhormonspiegels können Sie wieder regelmäßig Sport treiben. Meiden Sie jedoch extreme Belastungen und Stresssituationen, da es sonst zu einem Rückfall kommen kann. Gönnen Sie sich jeden Tag bewusst Ruhe und Entspannung – Techniken wie autogenes Training oder progressive Muskelentspannung helfen Ihnen dabei.
Die medikamentöse Therapie
Die Schilddrüsenüberfunktion kann in vielen Fällen mit Medikamenten gebremst werden. Bei einem kleinen Teil der Patienten bildet sich die Krankheit spontan zurück und heilt aus. Der Patient muss 6–18 Monate lang regelmäßig Schilddrüsenblocker einnehmen, sogenannte Thyreostatika, um die Schilddrüsenstoffwechsellage zu normalisieren.
Kürzere Behandlungen als 6 Monate und längere Behandlungen als 2 Jahre sind nicht zu empfehlen. Unter Umständen erfolgt eine Kombination mit einem Beta-Blocker, der Symptome wie Zittern oder Herzrasen bessert. Der Beta-Blocker kann abgesetzt werden, sobald die Hormonwerte im Normbereich liegen. Bis sich die Schilddrüsenhormonwerte normalisieren, können bis zu 6 Wochen vergehen. Nach einer höher angesetzten Startdosis wird dann eine etwas niedrigere Erhaltungsdosis festgelegt, die dann meist über einen längeren Zeitraum verabreicht wird. Gerade zu Anfang sind regelmäßige Kontrollen der Hormonwerte im Blut notwendig, um eine zu hohe Dosierung zu vermeiden, die zu einer Unterversorgung des Körpers mit Schilddrüsenhormonen führen kann.
Normalerweise werden Thyreostatika sehr gut vertragen. Bei weniger als 5 % aller Patienten treten allergische Hautreaktionen auf. In seltenen Fällen kann es zu einer Unterdrückung der Bildung weißer Blutkörperchen kommen. Anzeichen dafür sind Fieber, Mundschleimhautveränderungen, Rachenentzündungen und Furunkelbildung. In diesem Fall sollten Sie umgehend Rücksprache mit Ihrem Arzt nehmen.
Aktuelle Daten sprechen dafür, dass auch eine Langzeitmedikation als Alternative zur Operation und Bestrahlung möglich ist.
Die Therapie in der Schwangerschaft
Für die Behandlung während der Schwangerschaft steht ein spezieller Wirkstoff zur Verfügung. Wie bei anderen Autoimmunerkrankungen beobachtet man auch beim Morbus Basedow eine Besserung während der Schwangerschaft. Eine Schwangerschaft sollte jedoch erst geplant werden, wenn Schilddrüsenhormone und Antikörper wieder im Normbereich liegen.
Die medikamentöse Therapie verfolgt das Ziel, die Schilddrüsenhormone zu normalisieren und eine spontane Rückbildung der Krankheit zu erreichen. Nach ein bis zwei Jahren wird die Medikation abgesetzt (Auslassversuch). Bei etwa der Hälfte der Patienten kommt es aber zu einem Rückfall. Die Patienten müssen dann operiert werden bzw. sich einer Radiojodtherapie unterziehen.
Operation oder Radiojodtherapie?
Die Entscheidung, ob eine Operation oder eine Radiojodtherapie besser ist, hängt von mehreren Faktoren ab. Alter und Allgemeinzustand spielen eine wichtige Rolle. Bei älteren Patienten, bei schweren Begleiterkrankungen oder wenn die Schilddrüse bereits operiert wurde, ist die Radiojodbehandlung vorzuziehen. Wir klären Sie ausführlich über die Vor- und Nachteile beider Methoden auf.
Die Erfolgsquote bei der Operation wird mit etwa 95 % angegeben, bei der Radiojodtherapie beträgt sie 80–100 %.
Quelle: beim Verfasser